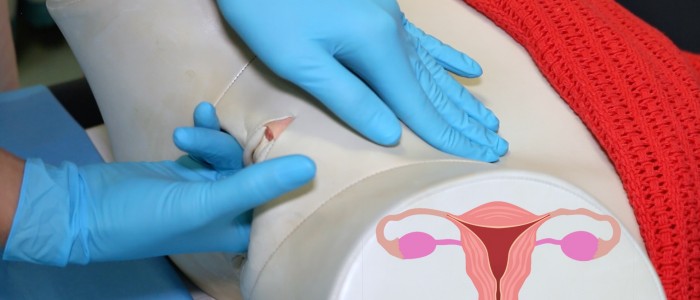
Un examen vaginal bimanuel peut devoir être effectué dans un certain nombre de scénarios cliniques différents, notamment des douleurs pelviennes inexpliquées, des saignements vaginaux irréguliers, des pertes vaginales anormales et dans le cadre de l’évaluation d’une masse pelvienne. L’examen vaginal bimanuel apparaît fréquemment dans les ECOS et vous devrez faire preuve d’une excellente communication et de compétences pratiques. Ce guide démontre comment effectuer un examen vaginal bimanuel dans le cadre d’un ECOS.
Recueillir le matériel
Recueillir le matériel approprié :
- Gants
- Lubrifiant
- Serviettes en papier
 Recueillir le matériel
Recueillir le matériel
Introduction
Lavez-vous les mains et mettez les EPI si nécessaire.
Vous présentez au patient en indiquant votre nom et votre rôle.
Confirmez le nom et la date de naissance du patient.
Expliquez en quoi consistera l’examen en utilisant un langage adapté au patient : » Aujourd’hui, je dois procéder à un examen vaginal. Pour cela, j’utiliserai une main pour palper votre ventre et l’autre main pour placer deux doigts dans votre vagin. Cela me permettra d’évaluer le vagin, l’utérus et les ovaires. L’examen ne doit pas être douloureux, mais il peut être un peu inconfortable. Vous pouvez me demander d’arrêter à tout moment. »
Expliquez la nécessité d’un chaperon : « L’un des membres féminins du personnel du service sera présent tout au long de l’examen, faisant office de chaperon, cela vous convient-il ? »
Obtenir le consentement pour procéder à l’examen : « Comprenez-vous tout ce que j’ai dit ? Avez-vous des questions à poser ? Êtes-vous d’accord pour que je procède à l’examen ? »
Demander au patient s’il a des douleurs ou s’il pense être enceinte avant de procéder à l’examen clinique.
Présenter au patient la possibilité d’uriner avant l’examen.
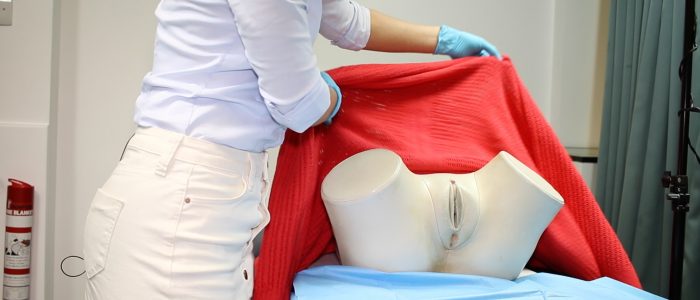
Expliquer au patient qu’il devra enlever ses sous-vêtements et s’allonger sur le divan d’examen clinique, en se couvrant avec le drap fourni. Laissez à la patiente l’intimité nécessaire pour se déshabiller et vérifiez qu’elle peut rentrer dans la pièce avant de le faire.
Examen abdominal
Un examen abdominal doit toujours être effectué avant de passer à l’examen vaginal. Celui-ci peut être moins approfondi qu’un examen abdominal complet, mais doit au moins inclure une inspection et une palpation de l’abdomen.
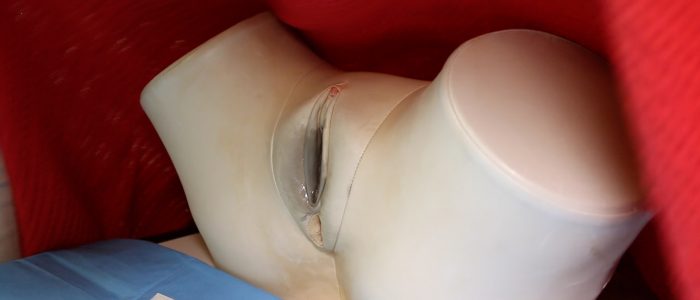
Inspection vulvaire
Position
1. Enfilez une paire de gants non stériles.
2. Placez le patient en position de lithotomie modifiée : » Ramenez vos talons vers vos fesses, puis laissez vos genoux tomber sur les côtés. »
 Positionner la patiente en décubitus dorsal
Positionner la patiente en décubitus dorsal
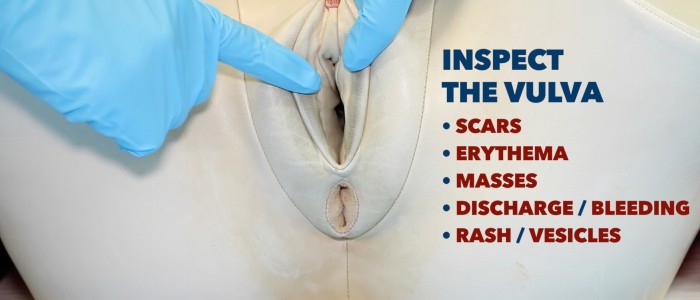
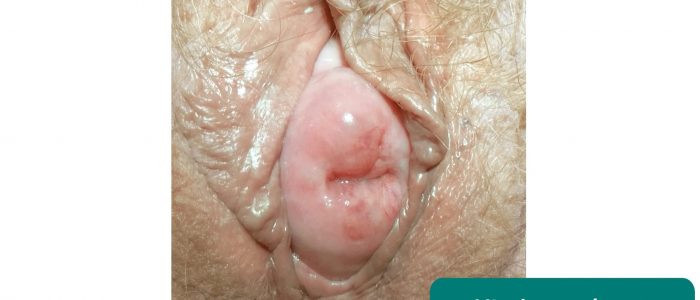
Inspecter la vulve
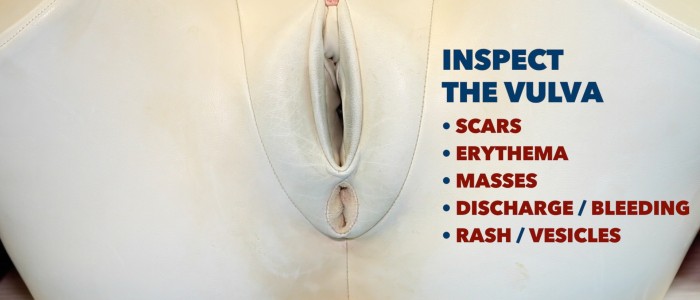
1. Inspectez la vulve à la recherche d’anomalies :
- Ulcères : généralement associés à l’herpès génital.
- Les pertes vaginales anormales : les causes comprennent la candidose, la vaginose bactérienne, la chlamydia et la gonorrhée.
- Cicatrices : peuvent être liées à une chirurgie antérieure (par exemple une épisiotomie) ou à un lichen scléreux (cicatrice destructive avec adhérences associées).
- Atrophie vaginale : se produit le plus souvent chez les femmes ménopausées.
- Les lésions blanches : peuvent être parcellaires ou en répartition en huit autour de la vulve et de l’anus, associées au lichen scléreux.
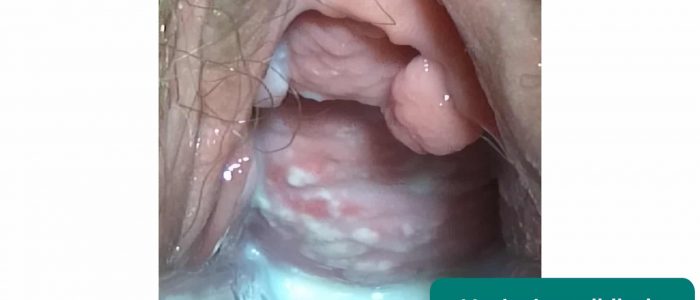
- Masses : les causes incluent le kyste de Bartholin et la malignité vulvaire.
- Varicosités : varices secondaires à une maladie veineuse chronique ou à une obstruction dans le bassin (par exemple, une malignité pelvienne).
2. Inspecter les signes de prolapsus vaginal (un renflement visible dépassant du vagin). Demander à la patiente de tousser pendant que vous inspectez peut exacerber la bosse et aider à confirmer la présence d’un prolapsus.
 Inspecter la vulve
Inspecter la vulve.
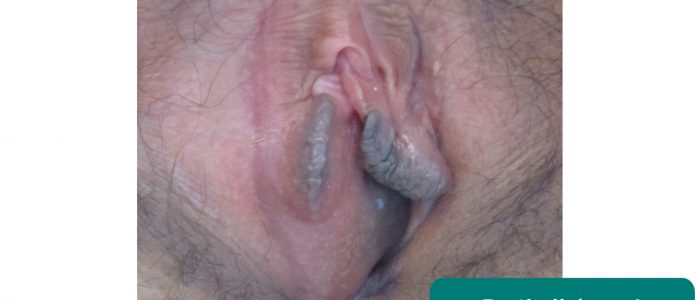
Kyste de Bartholin
Les glandes de Bartholin sont responsables de la production de sécrétions qui maintiennent l’humidité vaginale et sont généralement situées à 4 et 8 heures par rapport à l’introitus vaginal. Ces glandes peuvent se bloquer et/ou s’infecter, entraînant la formation de kystes. Les résultats typiques de l’examen clinique comprennent une masse unilatérale, fluctuante, qui peut être sensible ou non.
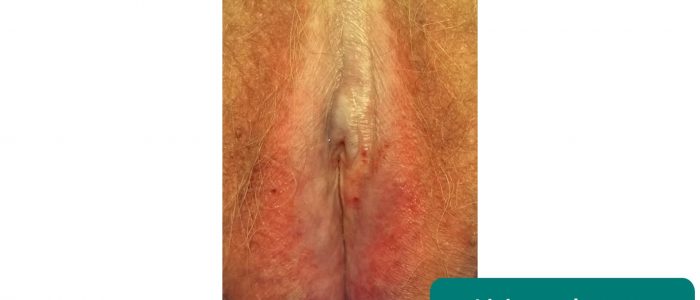
Lichen scléreux
Le lichen scléreux est une affection dermatologique inflammatoire chronique qui peut affecter la région anogénitale chez la femme. Il se présente avec un prurit et l’examen clinique révèle généralement des plaques blanches épaissies. Des cicatrices destructrices et des adhérences se développent entraînant une distorsion de l’architecture vaginale normale (rétrécissement des lèvres, rétrécissement de l’introitus, obscurcissement du clitoris).
Des pertes vaginales anormales
Il existe plusieurs causes de pertes vaginales anormales, notamment :
- Vaginose bactérienne : les résultats typiques comprennent des pertes fines et profuses à l’odeur de poisson, sans prurit ni inflammation.
- Candidiose : les résultats typiques comprennent des pertes non offensives ressemblant à du lait caillé, avec un prurit et une inflammation associés.
- Chlamydia et gonorrhée (symptomatique) : les constatations typiques incluent des pertes vaginales purulentes
- Trichomonase : les constatations typiques incluent des pertes vaginales offensives jaunes et mousseuses avec un prurit et une inflammation associés.
Examen vaginal
Avertissez la patiente que vous allez examiner le vagin et demandez-lui si elle est toujours d’accord pour que vous le fassiez.
Si la patiente consent à la poursuite de l’examen :
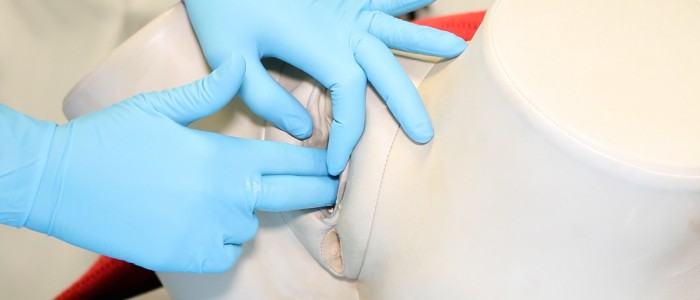
1. Lubrifiez l’index et le majeur gantés de votre main dominante.
2. Séparez soigneusement les lèvres à l’aide du pouce et de l’index de votre main non dominante.
3. Insérez délicatement l’index et le majeur gantés de votre main dominante dans le vagin.
4. Entrez dans le vagin avec votre paume orientée latéralement, puis faites une rotation de 90 degrés pour que votre paume soit orientée vers le haut.
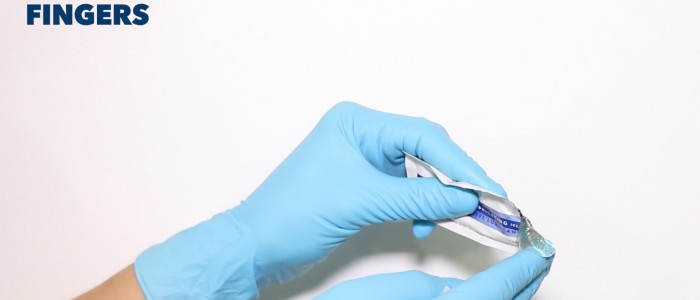 Lubrifier les doigts gantés
Lubrifier les doigts gantés
.
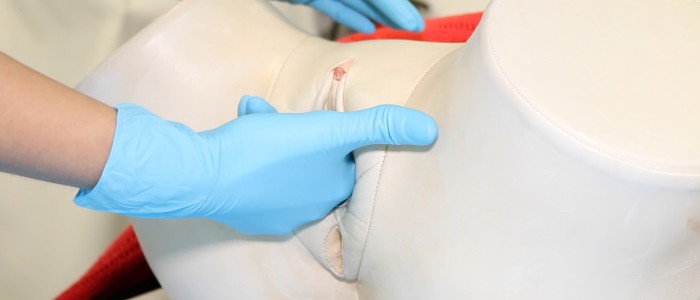
Murs vaginaux
Palper les murs du vagin pour détecter toute irrégularité ou masse.
Cervix
Examiner le col de l’utérus pour évaluer :
- La position (par ex.ex. antérieure ou postérieure)
- Consistance (ex. irrégulière, lisse)
- Tendresse au mouvement cervical : implique une douleur sévère à la palpation du col et peut suggérer une maladie inflammatoire pelvienne ou une grossesse extra-utérine.
Fornices
Les fornices sont les parties supérieures du vagin, s’étendant dans les renfoncements créés par la partie vaginale du col de l’utérus.
Palper délicatement les fornices latéraux pour détecter toute masse.
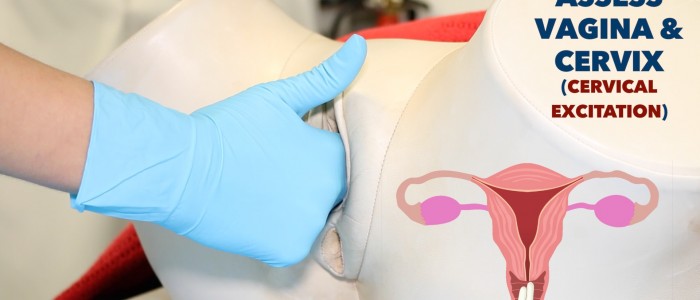 Évaluer le vagin et le col de l’utérus
Évaluer le vagin et le col de l’utérus
Utérus
Palper manuellement l’utérus :
1. Placez votre main non dominante à 4 cm au-dessus de la symphyse pubienne.
2. Placez deux des doigts de votre main dominante dans le fornix postérieur.
3. Poussez vers le haut avec les doigts internes tout en palpant simultanément le bas-ventre avec votre main non dominante. Vous devriez être en mesure de sentir l’utérus entre vos mains. Vous devez ensuite évaluer les différentes caractéristiques de l’utérus :
- Taille : l’utérus doit être approximativement de la taille d’une orange chez une femme moyenne.
- Forme : peut être déformée par des masses telles que de gros fibromes.
- Position : l’utérus peut être antéversé ou rétroversé.
- Caractéristiques de surface : notez si l’utérus semble lisse ou nodulaire.
- Tendresse : peut suggérer une inflammation (par ex. maladie inflammatoire pelvienne, grossesse extra-utérine).
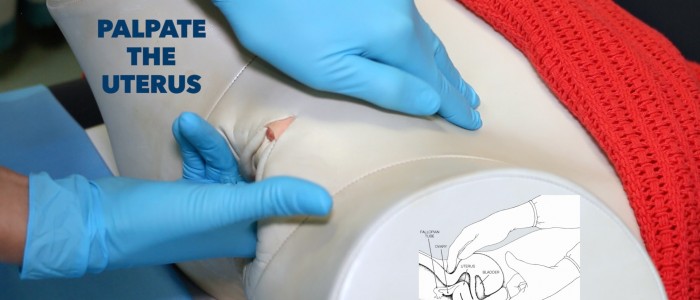 Bimanuelle. palper l’utérus
Bimanuelle. palper l’utérus
Position de l’utérus
La position de l’utérus peut être décrite comme suit :
- Antéversée : l’utérus est orienté vers l’avant en direction de la vessie. C’est la position la plus courante de l’utérus.
- Rétroversée : l’utérus est orienté vers l’arrière, vers la colonne vertébrale. Il s’agit d’une position utérine moins fréquente présente chez environ 1 femme sur 5.
Ovaires et trompes utérines
Le terme annexe désigne la zone qui comprend les ovaires et les trompes de Fallope.
Palper manuellement l’annexe :
1. Positionnez vos doigts internes dans le fornix latéral gauche.
2. Positionnez votre main externe sur la fosse iliaque gauche.
3. Effectuez une palpation profonde de la fosse iliaque gauche tout en déplaçant vos doigts internes vers le haut et latéralement (vers la gauche).
4. Sentez toute masse palpable, en notant sa taille et sa forme (par exemple, kyste ovarien, tumeur ovarienne, fibrome).
5. Répétez l’évaluation annexielle à droite.
6. Retirez vos doigts et inspectez le gant à la recherche de sang ou d’écoulements anormaux.
7. Recouvrez la patiente avec le drap, expliquez-lui que l’examen est maintenant terminé et offrez-lui de l’intimité pour qu’elle puisse s’habiller. Fournissez des serviettes en papier pour que le patient puisse se nettoyer.
8. Jetez l’équipement utilisé dans une poubelle de déchets cliniques.
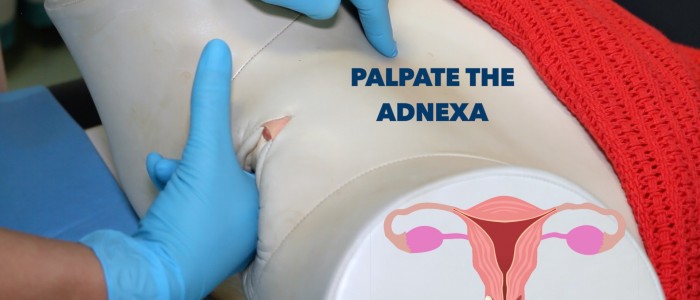 Palper l’annexe droite
Palper l’annexe droite
Pour terminer l’examen…
Remercier le patient pour son temps.
Jeter l’EPI de manière appropriée et se laver les mains.
Résumez vos conclusions.
Documentez l’examen dans les notes médicales, y compris les coordonnées de l’accompagnateur.
Exemple de résumé
« Aujourd’hui, j’ai examiné Mme Smith, une femme de 28 ans. Lors de l’inspection générale, la patiente semblait confortable au repos. Il n’y avait aucun objet ou équipement médical autour du lit de pertinence. »
« L’examen abdominal était sans particularité et aucune anomalie n’a été notée à l’inspection de la vulve. L’examen bimanuel a révélé un utérus antéversé de taille et de forme normales. Aucune masse n’a été palpée dans le canal vaginal ou les annexes. »
« En résumé, ces résultats sont cohérents avec un examen vaginal normal. »
« Pour être complet, je voudrais effectuer les évaluations et les investigations supplémentaires suivantes. »
Évaluations et investigations complémentaires
- Analyse d’urine : y compris β-HCG pour exclure une grossesse (y compris une grossesse extra-utérine).
- Examen au spéculum : pour visualiser le canal vaginal et le col de l’utérus.
- Prélèvements vaginaux/prélèvements endocervicaux : en cas d’inquiétude quant à une infection (bactérienne et virale).
- Échographie de l’abdomen et du bassin : pour mieux visualiser toute masse palpée et évaluer l’épaisseur de l’endomètre.
- Examen abdominal complet : en cas de préoccupations concernant une pathologie intra-abdominale (par exemple, une appendicite).
Réviseur
M. Isaac Magani
Consultant en obstétrique
.