Hysterectomie vaginale
Une fois la patiente correctement positionnée, un spéculum lesté est placé dans la partie postérieure du vagin, et un écarteur à angle droit est positionné en avant du col de l’utérus tandis que les lèvres antérieures et postérieures du col sont saisies avec un tenaculum à une ou deux dents. Certains chirurgiens injectent de la vasopressine (10-20 U dans 50 ml de sérum physiologique) ou de la lidocaïne à 0,5 % dans les tissus cervicaux, paracervicaux et sous-muqueux pour aider à identifier les plans tissulaires et réduire la perte de sang, mais ces agents ne sont pas nécessaires.
Incision vaginale et ouverture du péritoine postérieur
L’incision vaginale initiale est réalisée de manière circonférentielle, en commençant au niveau des rugosités vaginales par toute l’épaisseur du vagin, juste en dessous du reflet de la vessie – pas sur le col de l’utérus (voir l’image ci-dessous). En cas de cystotomie fortuite, l’hystérectomie vaginale doit être réalisée avant la réparation de la vessie. L’épithélium vaginal est disséqué de manière émoussée ou nette jusqu’au tissu sous-jacent avec une éponge ouverte sur l’index et des ciseaux de Mayo.
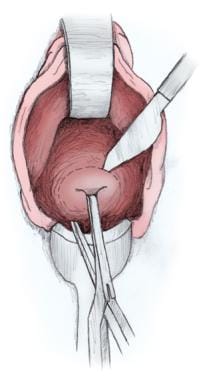
Incision vaginale initiale.
Le péritoine postérieur est ensuite identifié à l’absence de rugosité et à l’endroit où les ligaments utéro-sacrés rejoignent le col de l’utérus. Le péritoine est saisi avec une pince à tissus et incisé aux ciseaux de Mayo en une morsure généreuse (voir l’image ci-dessous), et un spéculum lesté de Steiner-Anvard est inséré dans le cul-de-sac postérieur.
 Le péritoine est incisé avec des ciseaux de Mayo.
Le péritoine est incisé avec des ciseaux de Mayo. Division et ligature des ligaments utéro-sacrés
Les ligaments utéro-sacrés sont identifiés et clampés, la pointe du clamp incorporant la partie inférieure des ligaments cardinaux. Le clamp est placé perpendiculairement à l’axe utérin, et le pédicule est coupé de façon à ce qu’environ 0,5 cm de tissu soit distal par rapport au clamp. Une suture de transfixion est placée à l’extrémité du clamp et attachée. Cette suture peut être maintenue à l’aide d’un hémostatique pour faciliter la localisation d’un éventuel saignement à la fin de l’intervention et pour faciliter la fermeture vaginale.
Ouverture du péritoine antérieur
L’attention est ensuite dirigée vers l’ouverture du péritoine antérieur. Le repli péritonéal antérieur apparaît comme une ligne en forme de croissant. Le reflet péritonéal est saisi à l’aide d’une pince à tissu, tendu et ouvert à l’aide de ciseaux dont la pointe est dirigée vers l’utérus (voir l’image ci-dessous). Un écarteur de Heaney ou de Deaver est placé dans cet espace pour protéger la vessie et faciliter la visualisation du contenu abdominal.
 Le reflet péritonéal est saisi avec une pince à tissu, mis sous tente et ouvert.
Le reflet péritonéal est saisi avec une pince à tissu, mis sous tente et ouvert. Si le reflet péritonéal n’est pas facilement identifié, on peut attendre pour faire l’entrée, tant que la vessie a été avancée crânialement en toute sécurité. Un écarteur Deaver ou Heaney est placé sur la ligne médiane pour maintenir la vessie hors du champ opératoire. Il faut continuer à faire avancer la vessie, de façon brusque ou non, avant chaque pose de clamp, jusqu’à ce que l’espace vésicovaginal soit pénétré. Une fois cet espace pénétré, l’écarteur de Heaney ou de Deaver est placé dans la cavité péritonéale.
Division et ligature des ligaments cardinaux
Puis, les ligaments cardinaux sont identifiés, clampés, coupés et suturés d’une manière similaire à celle décrite précédemment pour les ligaments utéro-sacrés. Alternativement, de nouveaux dispositifs d’électrocautérisation (par exemple, LigaSure ; Covidien, Boulder, CO) peuvent être utilisés dans les vaisseaux jusqu’à 7 mm de diamètre pour accomplir la même tâche.
Les vaisseaux utérins sont ensuite clampés de manière à incorporer les feuillets antérieur et postérieur du péritoine viscéral (une étape importante). Une technique de clampage unique réduit le risque de blessure urétérale (voir l’image ci-dessous).
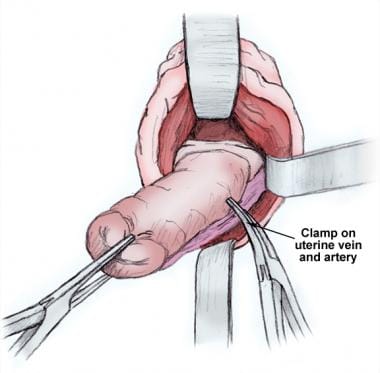 Les vaisseaux utérins sont clampés avec un clamp unique de manière à incorporer les feuillets antérieur et postérieur du péritoine viscéral.
Les vaisseaux utérins sont clampés avec un clamp unique de manière à incorporer les feuillets antérieur et postérieur du péritoine viscéral. Délivrance de la pièce opératoire
Le fond utérin est délivré postérieurement en plaçant un tenaculum ou une pince à serviette sur le fond utérin par morsures successives. Le ligament utéro-ovarien est identifié avec le doigt du chirurgien, puis clampé et coupé. Les pédicules sont doublement ligaturés, d’abord par un lien de suture, puis par une ligature de suture médiale au premier lien. Un hémostatique est placé sur la deuxième suture pour aider à l’identification d’un éventuel saignement.
Si les annexes doivent être retirées, une traction est mise en place sur l’ovaire en le saisissant avec une pince de Babcock. Une pince de Heaney est placée à travers le ligament infundibulopelvien, et l’ovaire et la trompe sont excisés. Un lien de suture et une ligature de suture de transfixion sont placés sur ce pédicule (voir l’image ci-dessous).
 Pour enlever l’annexe, une traction est placée sur l’ovaire en le saisissant avec une pince de Babcock. La pince de Heaney est placée sur le ligament infundibulopelvien, et l’ovaire et la trompe sont excisés. Une ligature de suture et une ligature de suture de transfixion sont placées sur ce pédicule.
Pour enlever l’annexe, une traction est placée sur l’ovaire en le saisissant avec une pince de Babcock. La pince de Heaney est placée sur le ligament infundibulopelvien, et l’ovaire et la trompe sont excisés. Une ligature de suture et une ligature de suture de transfixion sont placées sur ce pédicule. Gestion de l’utérus hypertrophié
Pour les utérus hypertrophiés, les techniques suivantes peuvent être employées pour faciliter l’ablation de l’utérus : morcellation, carottage intramyométrial, bisection utérine et débulking en coin.
La morcellation peut être utilisée dans les cas impliquant une hypertrophie utérine, une fixation utérine ou une exposition vaginale limitée. Elle ne doit pas être réalisée si les artères utérines ne peuvent pas être sécurisées ou si une malignité est suspectée.
Le carottage intramyométrial (voir l’image ci-dessous) est réalisé en incisant circonférentiellement le myomètre externe sous la séreuse utérine avec un scalpel tout en plaçant le col de l’utérus en traction. L’incision doit être maintenue aussi près que possible de la séreuse utérine. L’utérus hypertrophié est livré sous la forme d’une masse allongée inversant le fond utérin.

Technique de carottage intramyométrique.
La bissection utérine est réalisée en coupant le col et le fond utérin dans le plan sagittal. Cette technique est souvent associée à une myomectomie ou à une morcellation en coin pour réduire le volume des moitiés utérines afin de pouvoir ligaturer les vaisseaux tubo-ovariens.
Complément et fermeture
Un bâtonnet éponge ou un tampon de laparotomie est placé dans la cavité péritonéale pour permettre au chirurgien de visualiser chacun des pédicules et de confirmer que l’hémostase est adéquate. Si des points de saignement sont identifiés, une suture est utilisée pour ligaturer le vaisseau qui saigne sous la vision directe. Le péritoine pelvien est laissé ouvert.
Enfin, l’épithélium vaginal est réapproximé verticalement ou horizontalement avec une suture continue ou une série de sutures interrompues. Ces sutures sont placées à travers toute l’épaisseur de l’épithélium vaginal, en veillant à ce que la vessie ne soit pas pénétrée.
Culdoplastie pour la prévention de l’entérocèle
Une culdoplastie est généralement recommandée pour réduire le risque de formation ultérieure d’entérocèle et de prolapsus potentiel de la voûte vaginale. Les 2 méthodes communément décrites sont la réparation de Moschcowitz (c’est-à-dire la fermeture du cul-de-sac et le rapprochement du complexe utéro-sacré-cardinal sur la ligne médiane) et la culdoplastie de McCall (c’est-à-dire l’oblitération du cul-de-sac, le placage du complexe utéro-sacré-cardinal et l’élévation de tout apex vaginal postérieur redondant). Certaines données suggèrent que la procédure de McCall est supérieure dans la prévention de l’entérocèle.
Dans cette procédure, une suture résorbable est placée à travers toute l’épaisseur de la paroi vaginale postérieure, à l’apex de ce qui sera la voûte vaginale. Cette suture est passée à travers le pédicule du ligament utéro-sacré gauche, le péritoine postérieur et le ligament utéro-sacré droit, et complétée en passant de l’intérieur vers l’extérieur au même point où elle a été commencée. La suture est ensuite nouée, rapprochant ainsi les ligaments utéro-sacrés et le péritoine postérieur. Il n’est pas nécessaire d’utiliser un pack vaginal ou de laisser en place une sonde vésicale.
Complications de l’intervention
Les principales complications peropératoires sont les lésions viscérales et les hémorragies. Les taux rapportés d’hémorragie varient de 1,4 % à 2,6 %, tandis que les taux rapportés de lésions urétérales et vésicales sont respectivement de 0,88 % et 1,76 %.
La complication postopératoire la plus fréquente est l’infection pelvienne. La morbidité fébrile survient chez environ 15% des femmes qui subissent une hystérectomie vaginale et peut être réduite au moyen d’antibiotiques prophylactiques. Les infections après une hystérectomie vaginale comprennent la cellulite de la coiffe vaginale, la cellulite pelvienne et l’abcès pelvien. Ces infections surviennent chez environ 4 % des femmes.