La thérapie par canules nasales à haut débit (HFNC) est de plus en plus utilisée chez les patients adultes et pédiatriques. Elle délivre un mélange chauffé et humidifié d’air et d’oxygène en utilisant un débit supérieur à la demande du patient, fournissant ainsi une fraction assez stable d’oxygène inspiré. Le mode d’action n’est pas entièrement compris, et certains mécanismes suggérés comprennent l’évacuation du dioxyde de carbone de l’espace mort et une » certaine » pression expiratoire finale positive (PEP).1
L’exacerbation asthmatique est une cause fréquente d’admission dans les services pédiatriques, ainsi que dans les unités de soins intensifs pédiatriques (USIP). La ventilation non invasive (VNI) a été suggérée comme un outil utile pour améliorer l’état des patients souffrant d’exacerbations asthmatiques sévères, évitant ainsi l’intubation. Bien que cette utilisation soit encore controversée, de nombreuses unités de soins intensifs dans le monde ont inclus la VNI dans le traitement de base de l’état asthmatique réfractaire.2,3 La PEP externe, ou pression positive expiratoire des voies aériennes, peut diminuer le collapsus expiratoire dynamique, réduisant ainsi l’occurrence de piégeage de l’air, et donc la PEP intrinsèque. Cela peut soulager la mise en charge des muscles respiratoires tout en maintenant la perméabilité des petites voies respiratoires. La pression positive inspiratoire, idéalement délivrée sous la forme d’une aide à la pression synchronisée, peut aider les muscles inspiratoires à contrecarrer la limitation du débit d’air et l’étirement excessif de la paroi thoracique, améliorant ainsi les volumes courants.4,5
L’étude de Pilar et al.6 suggère que la VNI est bien plus efficace que l’HFNC dans les exacerbations asthmatiques sévères : 22/22 ont été traités avec succès en utilisant la VNI alors que 8/20 qui étaient auparavant traités par HFNC ont ensuite dû être traités par VNI, et ces 8 patients ont également évité l’intubation trachéale avec la VNI. D’après ces résultats, l’HFNC semble être inefficace en termes de coûts et, par conséquent, l’utilisation de l’HFNC dans les exacerbations asthmatiques sévères serait inacceptable. Nous avons eu l’occasion d’examiner les données économiques de l’hôpital universitaire de Cruces afin d’analyser le rapport coût-efficacité de l’HFNC et de la VNI selon les résultats de Pilar et al.6 Le coût d’une admission moyenne par jour d’un patient asthmatique à l’USIP est de 1575,85 € plus le coût des consommables (nous avons considéré le coût par patient du masque facial total multi-utilisateurs – réutilisé jusqu’à 10 fois – et que les enfants qui échouent à l’HFNC auront eu besoin des deux matériels : HFNC et VNI). Compte tenu du taux d’échec de l’HFNC dans la présente étude (40%), nous avons élaboré un arbre de décision en utilisant la méthode du retour en arrière (Fig. 1). Selon cet arbre de décision, si la VNI est utilisée comme première option, le coût attendu est de 2804 €, tandis que si l’on choisit l’HFNC, le coût attendu est de 4167 €. Le coût de chaque patient traité avec succès par HFNC est de 2970 € (60% des patients), tandis que le coût d’un patient qui a dû être traité par VNI après avoir échoué sur HFNC est de 5963 €.
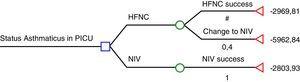
Analyse par arbre de décision basée sur l’étude de Pilar et al.7
Plusieurs publications pédiatriques ont suggéré que l’oxygénation par HFNC est un outil prometteur. Heikkila et al. ont récemment publié un article intéressant sur le rapport coût-efficacité de l’utilisation de l’HFNC dans la bronchiolite, rapportant que cette thérapie était rentable principalement en raison d’une réduction du besoin d’admissions en USIP.7 Ces auteurs ont utilisé des études rétrospectives publiées précédemment afin de connaître le taux d’admission en USIP. C’est une source de biais possible, car les critères d’admission peuvent différer de manière significative entre les USIP, ainsi que les critères d’intubation, suggérés par un taux d’intubation étonnamment élevé de 37 % dans l’une des études8.
Chisti et al. ont rapporté dans un essai contrôlé randomisé chez des enfants atteints de pneumonie et d’hypoxémie une mortalité de 4 % chez les enfants recevant une CPAP à bulles, de 15 % chez les enfants recevant une oxygénothérapie à faible débit et de 13 % chez les enfants recevant une HFNC.9 L’analyse de sous-groupe de cette étude a montré que ces différences de mortalité étaient significatives lorsqu’on comparait les groupes CPAP et HFNC.10
En ce qui concerne l’utilisation de l’HFNC après extubation chez les patients adultes, deux études récentes menées par Hernández et al. ont comparé l’HFNC et l’oxygénothérapie conventionnelle chez les patients présentant un faible risque de réintubation,11 et l’HFNC et la VNI chez les patients présentant un risque élevé de réintubation.12 Les auteurs concluent que l’HFNC est plus efficace que l’oxygénothérapie conventionnelle11 et non inférieure à la VNI en termes de taux de réintubation.12
Dans la première étude, plusieurs intubations ont été évitées avec l’utilisation de l’HFNC (NNT=14), bien qu’il n’y ait pas eu de différences concernant la durée du séjour et la mortalité11 ; en outre, le nombre de patients qui n’auraient pas eu besoin d’être réintubés avec l’utilisation de la VNI n’est pas connu. En effectuant une analyse de décision en fonction des coûts, la décision la plus adéquate serait d’utiliser de l’oxygène standard à faible débit. En considérant le NNT (NNT=14 ; 95%CI : 8-40) et que l’écart de coût de 123,88 € par patient (125 € par HFNC, moins 1,12 € par pinces nasales), nous pouvons estimer que le rapport coût-efficacité différentiel est de 1734,32 € (95%CI : 991 à 4955,2 €) par intubation évitée, ce qui impliquerait un fardeau économique.
La deuxième étude de Hernández et al,12 conclut à la non-infériorité de l’HFNC par rapport à la VNI. Nous avons réalisé une analyse bayésienne robuste, à travers 10 000 simulations Monte Carlo par chaîne de Markov dans un modèle bêta-binomial conjugué, sur la base des données utilisées par ces auteurs afin de calculer la taille de l’échantillon pour leur étude : Taux de réintubation VNI allant de 9 à 32% ; marge de non-infériorité pour le groupe HFNC 10% ; et taux d’intubation de base 20-25%. Les prieurs bayésiens utilisés dans notre analyse sont les suivants : (a) référence (objectif) : Priorité de Jeffrey (Beta ) pour les deux groupes ; (b) sceptique sur HFNC : elle considère un taux de réintubation de 9% avec la VNI (Beta ) et de 20% avec HFNC (Beta ) ; et (c) enthousiaste sur HFNC : elle considère un taux de réintubation de 32% avec la VNI (Beta ) et de 20% avec HFNC (Beta ). En interprétant les résultats dans le cadre original de Freedman et al. discuté dans le travail de Spiegelhalter et al.,13 nous avons 3 scénarios différents :
- –
Scénario de référence : il y a une probabilité de 2,8 % que la VNI soit supérieure, 97,2 % de probabilité d’équivalence, et 0 % de probabilité que HFNC soit supérieure.
- –
Sceptique sur le scénario HFNC : il y a une probabilité de 9,9 % que la VNI soit supérieure, 90,1 % de probabilité d’équivalence, et 0 % de probabilité que HFNC soit supérieure.
- –
Enthousiaste sur le scénario HFNC : il y a une probabilité de 0% que la VNI soit supérieure, une probabilité de 99,4% d’équivalence, et une probabilité de 0,6% que HFNC soit supérieure.
Donc, dans les 3 scénarios, l’intervalle le plus probable est l’équivalence, avec 99,4% de crédibilité postérieure dans le scénario enthousiaste sur HFNC, 97,2% dans le scénario de référence, et 90,1% dans le scénario sceptique sur HFNC. Ainsi, l’analyse bayésienne robuste révèle que seuls les enthousiastes de l’HFNC peuvent considérer que l’HFNC est supérieure à la VNI (Fig. 2), mais avec une maigre probabilité de 0,6%.
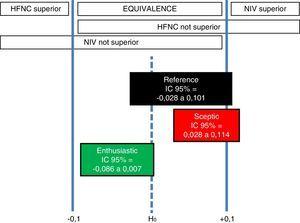
Zone de ROPE de différence et conclusions correspondantes pour Hernández et al.12. essai clinique basé sur l’emplacement de l’intervalle de différence crédible postérieure à 95 % pour chaque scénario.
En conclusion, si l’on considère que la plupart des USIP et des unités de soins intensifs pour adultes disposent de dispositifs de VNI, et que l’HFNC ne semble pas être supérieure à la VNI dans de nombreux scénarios cliniques, le coût d’acquisition de dispositifs d’HFNC n’est pas actuellement justifié. D’autres études cliniques et de coût-efficacité sont justifiées.
.