Histerectomía vaginal
Una vez que la paciente ha sido colocada correctamente, se coloca un espéculo con peso en la parte posterior de la vagina, y se coloca un retractor de ángulo recto por delante del cuello uterino mientras se agarran los labios anteriores y posteriores del cuello uterino con un tenáculo de uno o dos dientes. Algunos cirujanos inyectan vasopresina (10-20 U en 50 mL de solución salina) o lidocaína al 0,5% en los tejidos cervicales, paracervicales y submucosos para ayudar a identificar los planos de los tejidos y reducir la pérdida de sangre, pero estos agentes no son necesarios.
Incisión vaginal y apertura del peritoneo posterior
La incisión vaginal inicial se realiza de forma circunferencial, comenzando a nivel de las rugas vaginales a través de todo el espesor de la vagina, justo por debajo del reflejo de la vejiga-no en el cuello uterino (ver la imagen inferior). Si se produce una cistotomía incidental, la histerectomía vaginal debe completarse antes de reparar la vejiga. El epitelio vaginal se diseca de forma roma o brusca hasta el tejido subyacente con una esponja abierta sobre el dedo índice y tijeras Mayo.
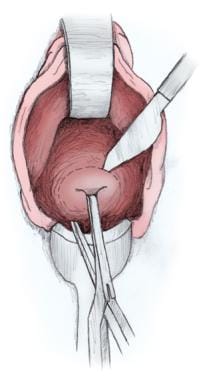
Incisión vaginal inicial.
Se identifica entonces el peritoneo posterior donde no hay rugas y donde los ligamentos uterosacros se unen al cuello uterino. El peritoneo se agarra con pinzas de tejido y se incide con tijeras de Mayo en un mordisco generoso (véase la imagen de abajo), y se introduce un espéculo ponderado de Steiner-Anvard en el fondo de saco posterior.

Se incide el peritoneo con tijeras de Mayo.
División y ligadura de los ligamentos uterosacros
Se identifican los ligamentos uterosacros y se sujetan con una pinza, con la punta de la pinza incorporando la parte inferior de los ligamentos cardinales. La pinza se coloca perpendicular al eje uterino, y el pedículo se corta de manera que aproximadamente 0,5 cm de tejido quede distal a la pinza. Se coloca una sutura de transfixión en la punta de la pinza y se ata. Esta sutura puede sujetarse con una pinza hemostática para facilitar la localización de cualquier hemorragia al finalizar el procedimiento y para ayudar al cierre vaginal.
Apertura del peritoneo anterior
A continuación se dirige la atención a la apertura del peritoneo anterior. El pliegue peritoneal anterior aparece como una línea en forma de media luna. El reflejo peritoneal se agarra con unas pinzas de tejido, se tensa y se abre con unas tijeras cuyas puntas apuntan hacia el útero (véase la imagen inferior). Se coloca un retractor de Heaney o Deaver en este espacio para proteger la vejiga y facilitar la visualización del contenido abdominal.

Si el reflejo peritoneal no se identifica fácilmente, se puede esperar para hacer la entrada, siempre y cuando la vejiga haya sido avanzada cranealmente con seguridad. Se coloca un retractor Deaver o Heaney en la línea media para mantener la vejiga fuera del campo operatorio. El avance romo o brusco de la vejiga debe continuar antes de la colocación de cada pinza hasta que se entre en el espacio vesicovaginal. Una vez que se ha entrado en este espacio, se coloca el retractor de Heaney o Deaver en la cavidad peritoneal.
División y ligadura de los ligamentos cardinales
A continuación, se identifican los ligamentos cardinales, se sujetan con pinzas, se cortan y se ligan con suturas de forma similar a la descrita anteriormente para los ligamentos uterosacros. Alternativamente, los nuevos dispositivos de electrocauterización (p. ej., LigaSure; Covidien, Boulder, CO) pueden utilizarse en vasos de hasta 7 mm de diámetro para llevar a cabo la misma tarea.
Los vasos uterinos se pinzan entonces de forma que incorporen las hojas anteriores y posteriores del peritoneo visceral (un paso importante). Una técnica de pinzamiento único reduce el riesgo de lesión ureteral (véase la imagen siguiente).
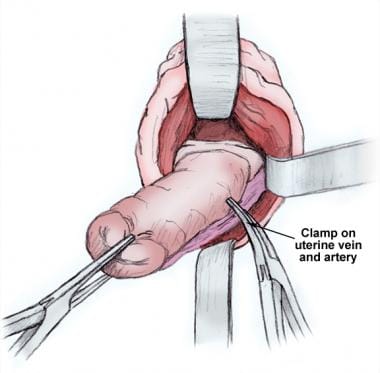
Entrega de la pieza quirúrgica
El fondo uterino se entrega posteriormente colocando un tenáculo o pinza de toalla sobre el fondo uterino en sucesivos mordiscos. El ligamento utero-ovárico se identifica con el dedo del cirujano, luego se pinza y se corta. Los pedículos se ligan dos veces, primero con una ligadura de sutura y luego con una ligadura de sutura medial a la primera ligadura. Se coloca una pinza hemostática en la segunda sutura para ayudar a identificar cualquier hemorragia.
Si se van a extirpar los anexos, se tracciona el ovario sujetándolo con una pinza Babcock. Se coloca una pinza Heaney a través del ligamento infundibulopélvico y se extirpan el ovario y la trompa. En este pedículo se colocan tanto una ligadura de sutura como una sutura de transfixión (véase la imagen de abajo).

Manejo del útero agrandado
En el caso de úteros agrandados, se pueden emplear las siguientes técnicas para facilitar la extirpación del útero: morcelación, extracción de núcleos intramiometriales, bisección uterina y cizallamiento en cuña.
La morcelación puede utilizarse en casos de agrandamiento uterino, fijación uterina o exposición vaginal limitada. No debe realizarse si las arterias uterinas no pueden asegurarse o si se sospecha de malignidad.
La extracción de núcleos intramiometriales (véase la imagen siguiente) se realiza mediante una incisión circunferencial en el miometrio exterior por debajo de la serosa uterina con un bisturí mientras se coloca el cuello uterino en tracción. La incisión debe mantenerse lo más cerca posible de la serosa uterina. El útero agrandado se entrega como una masa alargada que invierte el fondo uterino.

Técnica de extracción de núcleos intramiometriales.
La bisección uterina se realiza cortando el cuello del útero y el fondo uterino en el plano sagital. Esta técnica suele combinarse con la miomectomía o la morcelación en cuña para reducir el volumen de las mitades uterinas y poder ligar los vasos tubo-ováricos.
Completar y cerrar
Se coloca un bastón de esponja o una almohadilla de laparotomía en la cavidad peritoneal para que el cirujano pueda visualizar cada uno de los pedículos y confirmar que la hemostasia es adecuada. Si se identifica algún punto de sangrado, se utiliza una sutura para ligar el vaso sangrante bajo visión directa. El peritoneo pélvico se deja abierto.
Por último, el epitelio vaginal se reaproxima vertical u horizontalmente con una sutura continua o una serie de suturas interrumpidas. Estas suturas se colocan a través de todo el grosor del epitelio vaginal, teniendo cuidado de que no se introduzca la vejiga.
Culdoplastia para la prevención del enterocele
En general, se recomienda una culdoplastia para reducir el riesgo de formación posterior de enterocele y el posible prolapso de la cúpula vaginal. Los dos métodos comúnmente descritos son la reparación de Moschcowitz (es decir, el cierre del fondo de saco y la unión del complejo uterosacral-cardinal en la línea media) y la culdoplastia de McCall (es decir, la obliteración del fondo de saco, la colocación de placas en el complejo uterosacral-cardinal y la elevación de cualquier ápice vaginal posterior redundante). Hay algunas pruebas que sugieren que el procedimiento de McCall es superior en la prevención del enterocele.
En este procedimiento, se coloca una sutura absorbible a través de todo el espesor de la pared vaginal posterior en el ápice de lo que será la cúpula vaginal. Esta sutura se pasa a través del pedículo del ligamento uterosacro izquierdo, el peritoneo posterior y el ligamento uterosacro derecho y se completa pasando de dentro a fuera en el mismo punto donde se inició. A continuación se anuda la sutura, aproximando así los ligamentos uterosacros y el peritoneo posterior. No es necesario utilizar un paquete vaginal ni dejar una sonda vesical en su lugar.
Complicaciones del procedimiento
Las principales complicaciones intraoperatorias son la lesión visceral y la hemorragia. Las tasas notificadas de hemorragia oscilan entre el 1,4% y el 2,6%, mientras que las tasas notificadas de lesiones ureterales y vesicales son del 0,88% y el 1,76%, respectivamente.
La complicación postoperatoria más común es la infección pélvica. La morbilidad febril se produce en aproximadamente el 15% de las mujeres que se someten a una histerectomía vaginal y puede reducirse mediante antibióticos profilácticos. Las infecciones tras la histerectomía vaginal incluyen la celulitis del manguito vaginal, la celulitis pélvica y el absceso pélvico. Estas infecciones se producen en aproximadamente el 4% de las mujeres.