Original Editor – Peter Le Feuvre come parte del World Physiotherapy Network for Amputee Rehabilitation Project
Top Contributors – Tony Lowe, Tarina van der Stockt, Kim Jackson, Uchechukwu Chukwuemeka e Vidya Acharya
Introduzione
Il dolore da arto fantasma (PLP) è definito come “dolore localizzato nella regione della parte del corpo rimossa”. Si tratta di un fenomeno clinico poco compreso che rimane oggetto di un’intensa ricerca a causa della natura acuta e cronica della condizione. L’incidenza è segnalata fino al 60-80% nei pazienti post-amputazione e i fattori di rischio includono il dolore cronico pre-amputazione, il dolore chirurgico post-operatorio e lo stress psicologico.
- Dolori fantasma spesso descritti come schiacciamento, torsione delle dita dei piedi, ferro caldo, bruciore, formicolio, crampi, scosse, spari, “spilli & aghi”
- Tende a localizzarsi alle strutture fantasma più distali (es. dita delle mani e dei piedi)
- Prevalenza nelle fasi iniziali 60-80%
- Indipendente dall’età negli adulti, dal sesso, dal livello o dal lato dell’amputazione
Sensazione fantasma
I soggetti con amputazione possono anche sperimentare la sensazione fantasma, che è diversa dalla PLP. La sensazione fantasma è quasi universale e non è correlata ai rapporti sul dolore. Ci sono tre tipi di sensazioni fantasma:
- Cinetica (movimento)
- Cinestetica (dimensione, forma, posizione)
- Esterocettiva (tatto, pressione, temperatura, prurito, vibrazione)
Inizio
L’inizio è per lo più immediato dopo l’amputazione, alcuni a poche settimane, raramente mesi dopo. Un terzo dei pazienti sperimenta i sintomi massimi immediatamente dopo l’operazione e generalmente risolti entro 100 giorni, la metà sperimenta un dolore che raggiunge lentamente il picco e migliora entro 100 giorni, un quarto dei pazienti sperimenta un aumento più lento verso il dolore massimo.
Storia naturale
La PLP tende a diminuire in gravità e frequenza nel tempo, con una risoluzione nel corso di diverse settimane fino a 2 anni. Uno studio ha mostrato che il 72% aveva la PLP a 8 giorni, il 65% a 6 mesi, il 59% a 2 anni. Inoltre, la durata degli episodi varia. Uno studio ha mostrato una PLP continua nel 12%, giorni 2%, ore 37%, secondi 38%), il 50% aveva una PLP decrescente nel tempo, il 50% nessun cambiamento o aumento nel tempo.
Eziologia
Ci sono numerose teorie sulle cause del dolore da arto fantasma, tra cui teorie periferiche, centrali e spinali:
Teorie periferiche
- I nervi rimanenti nel moncone crescono per formare neuromi, che generano impulsi. Questi impulsi sono percepiti come dolore nell’arto che è stato rimosso.
- Dopo che sono stati notati cambiamenti nella gravità del dolore dell’arto fantasma a diverse temperature, un’altra teoria dice che il raffreddamento delle terminazioni nervose aumenta il tasso di accensione degli impulsi nervosi, che sono percepiti dal paziente come dolore dell’arto fantasma
Teorie centrali
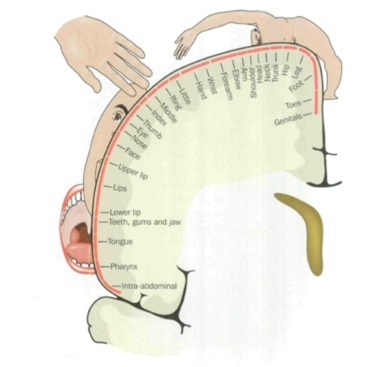
- Melzack ha proposto che il corpo è rappresentato nel cervello da una matrice di neuroni. Le esperienze sensoriali creano una neuromatrice unica, che si imprime nel cervello. Quando l’arto viene rimosso, la neuromatrice cerca di riorganizzarsi, ma la neurosignatura rimane a causa del dolore cronico vissuto prima dell’amputazione. Questo causa il dolore dell’arto fantasma dopo l’amputazione.
Teorie spinali
- Quando i nervi periferici sono tagliati durante l’amputazione, c’è una perdita di input sensoriale dalla zona sotto il livello di amputazione. Questa riduzione di sostanze neurochimiche altera la via del dolore nel corno dorsale
Driver e opzioni di trattamento
Quando il PLP è presente, è importante stabilire il/i principale/i driver. Questi possono essere l’adattamento guidato a livello centrale, la sensibilizzazione periferica, lo stato mentale o le preoccupazioni sociali e i fattori muscoloscheletrici. Il trattamento dovrebbe mirare a questi fattori.
| Opzioni di trattamento | Driver | |
|---|---|---|
| Adattamento centrale |
Immaginazione mentale (inclusa anche nella GMI) |
LaPLP sembra coesistere con una riorganizzazione della mappa corticale. Per esempio, negli amputati degli arti superiori, maggiore è lo spostamento della rappresentazione della bocca e del viso nella zona di amputazione della mano e del braccio deafferenti, maggiore è la PLP. La stimolazione dei muscoli facciali, compresi i movimenti della masticazione o degli occhi, provocherà quindi la PLP. Nelle amputazioni degli arti inferiori questo fenomeno può manifestarsi nella migrazione delle aree di rappresentazione della vescica, dell’intestino e dei genitali nella zona di amputazione. Anche in questo caso, la stimolazione di questi organi provocherà la PLP. |
| Sensibilizzazione periferica |
Gestione irritante con attenzione all’esclusione della diagnosi differenziale, medicazioni scadenti della ferita, edema del moncone. |
L’input nocicettivo dall’arto residuo sembra essere correlato al livello di PLP. Il ganglio della radice dorsale può amplificare la scarica dall’arto residuo o eccitare in modo incrociato i neuroni vicini. L’aumento dell’epinefrina circolante risultante dalla scarica simpatica può anche innescare o esacerbare l’attività neuronale. Tale scarica simpatica può derivare da uno stress emotivo e può anche essere dovuta alla temperatura o all’infiammazione. La continua stimolazione nocicettiva farà sì che il sistema nervoso periferico diventi più efficiente nella trasmissione di questi segnali e a sua volta contribuirà all’eccitazione neuropatica. |
| Fattori psicologici e sociali |
Educazione |
Il dolore è influenzato dal ricordo dell’incidente, il ricordo del dolore che ha preceduto l’amputazione, lo stato d’animo, le preoccupazioni sociali o il modello di sonno? L’epinefrina circolante derivante dallo stress emotivo può contribuire alla sensibilizzazione del sistema nervoso periferico. |
| Fattori muscoloscheletrici (MSK) |
ROM articolare/muscolare |
La disfunzione articolare e il riferimento MSK possono contribuire alla presenza di PLP. Inoltre, l’uso della protesi aiuta significativamente la risoluzione della PLP, specialmente per l’arto superiore. Il lavoro preparatorio per assicurare il mantenimento dell’ampiezza delle articolazioni, il normale movimento simmetrico e la stabilizzazione prossimale aiuterà l’adattamento della protesi e il suo utilizzo con successo, il che potenzialmente migliorerà l’effetto benefico dell’uso dell’arto sulla PLP. |
Valutazione e processo decisionale
L’immagine sottostante mostra un approccio di valutazione che può aiutare i medici a determinare il corretto corso di azione richiesto con un paziente con PLP. La valutazione deve iniziare identificando accuratamente che la PLP è effettivamente il problema. La conoscenza delle diverse caratteristiche di ogni presentazione del dolore aiuterà il medico a stabilirlo da una valutazione della sua storia:
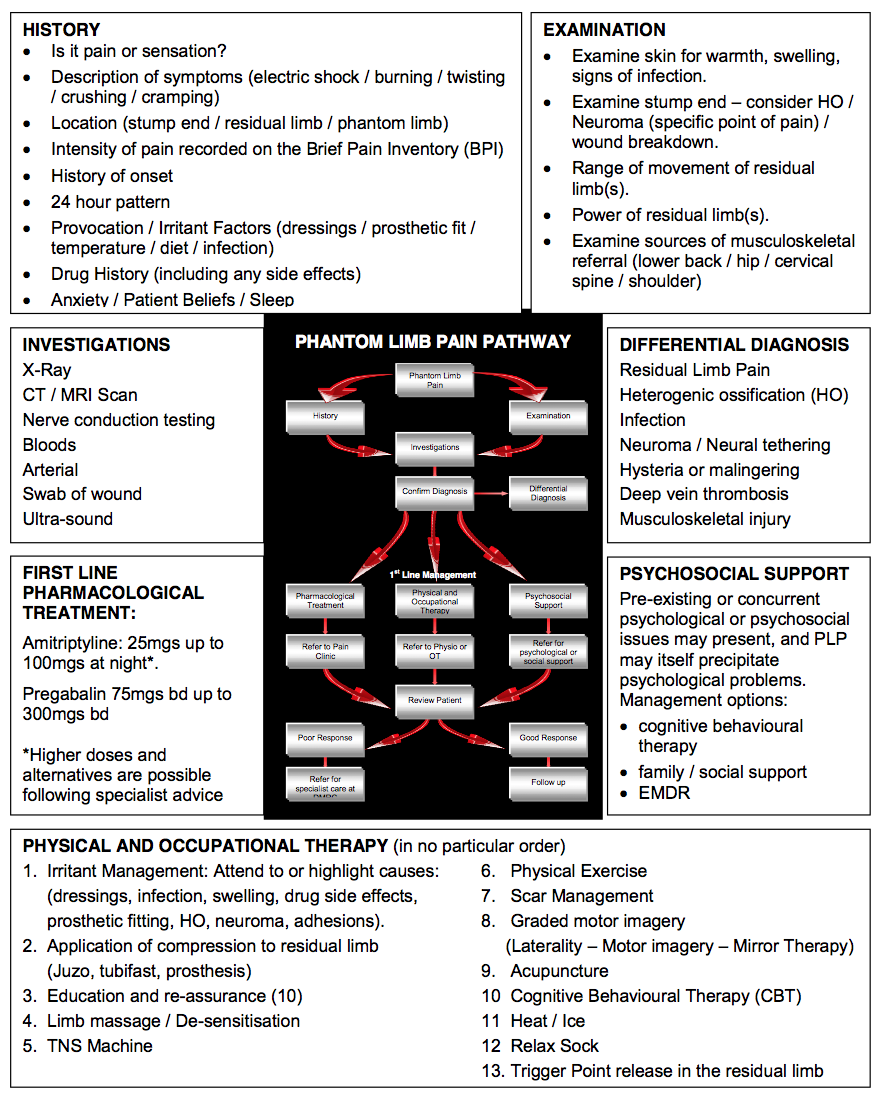
Un aiuto al ragionamento clinico nel dolore da arto fantasma
Discriminare semplicemente tra dolore da arto residuo (RLP) e PLP è più complesso di quanto sembri. Entrambi spesso coesistono e il RLP può provocare il PLP. L’eliminazione delle cause del RLP è quindi la priorità in quanto questo risolverà o diminuirà il PLP che risponde agli aggravanti periferici. Dimostra anche il grado in cui i fattori centrali possono avere un’influenza continua.
La gestione post-amputazione immediata richiede un’analgesia efficace precoce e le misure aggiuntive includono la gestione dell’edema con calze elastiche per monconi, medicazioni semi-rigide e ingessature rigide. La gestione post-acuta richiede attenzione alle cause intrinseche ed estrinseche del RLP.
Il RLP estrinseco risulterà da complicazioni della guarigione della ferita e quindi l’infezione deve essere esclusa. Il carico tissutale e le forze di taglio poste sull’arto a causa di una cattiva applicazione della protesi evocheranno anche il dolore. Una revisione protesica migliorerà l’adattamento e permetterà di scaricare le strutture sensibilizzate. Anche la formazione di cicatrici può causare dolore, in particolare in caso di intrappolamento dei nervi o di aderenze che riducono la mobilità dei tessuti molli. In entrambi i casi, si raccomanda la gestione delle cicatrici con il massaggio dei tessuti molli e la crema idratante; il trattamento con il silicone può anche essere aggiunto se necessario. Oltre a migliorare la mobilità dei tessuti, il massaggio può essere utilizzato per desensibilizzare l’arto residuo. Le cause intrinseche di RLP possono includere ischemia, disfunzione articolare prossimale all’arto residuo, frattura da stress, osteomielite e deiscenza della ferita. Occasionalmente, quando l’osso è stato tagliato impropriamente o si è verificata la formazione di osso nei tessuti molli extra-scheletrici, allora il dolore può risultare in aree ad alta pressione. Saranno necessarie indagini e si potrà prendere in considerazione un intervento chirurgico di revisione; in alternativa, l’aggiustamento protesico può essere utilizzato per scaricare le aree di pressione.
Il neurinoma è la causa più comune di RLP intrinseco. Lo scarico ectopico può evocare una risposta neuropatica che causa la PLP. La formazione di un neuroma dopo un’amputazione è normale, ma quando si sensibilizza a stimoli meccanici o chimici, spesso esacerbati dall’intrappolamento, allora sorgono i problemi. Il dolore è intermittente e variabile, ma la diagnosi è confermata da un sito specifico di tenerezza alla palpazione, che può essere confermato con un’iniezione di anestetico locale nel sito. Il rinvio chirurgico può essere considerato, ma il massaggio, la vibrazione, l’agopuntura e la stimolazione elettrica transcutanea dei nervi (TENS) possono anche desensibilizzare efficacemente la zona. Si lavora anche escludendo la tensione/spasmo muscolare come causa, valutando i punti locali e trigger all’interno dei tessuti molli.
Combinare la terapia fisica e occupazionale con una comprensione cognitiva della condizione amplificherà gli effetti del trattamento. Dovremmo mirare ad attrezzare e responsabilizzare il paziente, informandolo sulla sua condizione e su come può assumere il controllo, cercando di modificare le convinzioni e le azioni distruttive o errate. Le comuni strategie di autotrattamento possono includere l’indossare una calza elastica per il moncone per minimizzare i cambiamenti di volume nell’arto residuo, il massaggio del moncone, l’immaginare mentalmente l’arto fantasma e fare esercizio fisico.
La visualizzazione del movimento dell’arto e l’uso della protesi possono ridurre la PLP, questo è specialmente il caso degli amputati dell’arto superiore. Le disfunzioni articolari prossimali all’arto residuo e l’adattamento della protesi minano tuttavia questo effetto. Un buon uso della protesi è vitale. La normalizzazione dell’andatura è, in parte, dovuta all’adattamento e all’allineamento della protesi. Dipende anche da una buona propriocezione, da un corretto schema motorio e da un controllo simmetrico del movimento che consenta la dissociazione del movimento tra tronco e arto. A sua volta, l’arto o gli arti residui, il tronco e i segmenti spinali devono avere una gamma e un controllo del movimento sufficienti per ottenere un modello di andatura simmetrico. Dove non è possibile indossare l’arto, il terapista dovrebbe impegnare la sua creatività per cercare modi di simulare stimoli visivi e anche motori al fine di imitare l’uso dell’arto.
Terapia dello specchio
La terapia dello specchio è un intervento terapeutico che ha dimostrato di influenzare i processi motori e sensoriali attraverso la relativa dominanza dell’input visivo che fornisce. L’effetto è creato dalla visione di un riflesso dell’arto intatto, attraverso uno specchio posto dove sarebbe esistito l’arto amputato. La maggior parte delle prove di questo intervento proviene da studi di casi e dati aneddotici con solo un paio di studi ben controllati. Moseley ha sostenuto che mentre i movimenti a specchio possono esporre la corteccia a input sensoriali e motori, l’effetto terapeutico è amplificato se le reti corticali sono attivate gradualmente usando il riconoscimento dell’arto, l’immaginazione motoria e infine il movimento a specchio. Questa sequenza di esposizione corticale è diventata nota come graded motor imagery. I clinici che desiderano aggiungere questo programma al loro repertorio di trattamento possono trovare risorse su NOIGroup
|
|
|
Una nota sui farmaci
Il sistema militare britannico di gestione del dolore incoraggia l’uso di farmaci antineurpatici come pregabalin e amitriptilina il prima possibile. Il trattamento di prima linea è una prova di fino a 300 mg due volte al giorno di pregabalin e fino a 150 mg di amitriptilina di notte. Se pregabalin è insufficiente, o la depressione è un problema, può essere usata la duloxetina. Gli oppioidi sono di aiuto variabile. Può darsi che il tapentadolo si riveli benefico, ma è troppo presto per dirlo chiaramente. Mentre gli agenti farmacologici possono essere utili, il modo in cui sono usati è ancora più importante. Gli agenti farmacologici non rimuoveranno tutto il dolore. Ciò che conta davvero è che gli agenti permettano al paziente di “fare di più”. In questo modo possono essere paragonati alla vecchia pubblicità dei dolciumi che suggeriva che ti permettono di ‘lavorare, riposare e giocare’; il punto è che se gli agenti farmacologici non hanno questa azione non ha senso prenderli. Spesso un buon punto di partenza è permettere un buon sonno. Si può sempre avere una buona notte dopo una brutta giornata, ma mai una buona giornata dopo una brutta notte.
Risorse
- Khan TW, Braun EE. Dolore da arto fantasma. Enciclopedia della cura del trauma. 2015:1235-40.
- Odell R.H., Sorgnard R, Mile R.D., Cary R.M. Novel Treatment Device for Phantom-Limb Pain
Questo case report descrive l’uso di un promettente e relativamente nuovo dispositivo di segnalazione delle cellule elettriche per il dolore da arto fantasma.
Practical Pain Managment Vol 15 #4. - Mayo Clinic. Dolore da arto fantasma.
- Collaborazione degli acuti. Phantom limb pain.
- Finn SB, Perry BN, Clasing JE, Walters LS, Jarzombek SL, Curran S, Rouhanian M, Keszler MS, Hussey-Andersen LK, Weeks SR, Pasquina PF. Uno studio randomizzato e controllato della terapia dello specchio per il dolore dell’arto fantasma dell’estremità superiore nei maschi amputati. Frontiers in neurologia. 2017 Jul 7;8:267.
- Preißler S, Thielemann D, Dietrich C, Hofmann GO, Miltner WH, Weiss T. Prove preliminari per i cambiamenti indotti dalla formazione della morfologia e il dolore dell’arto fantasma. Frontiers in neuroscienze umane. 2017 Jun 20;11:319.
- Rothgangel A, Braun S, Witte L, Beurskens A, Smeets R. Sviluppo di un quadro clinico per la terapia dello specchio in pazienti con dolore da arto fantasma: un approccio pratico basato sull’evidenza. Pratica del dolore. 2016 Apr 1;16(4):422-34.
- Pinto CB, Velez FG, Bolognini N, Crandell D, Merabet LB, Fregni F. Ottimizzazione della riabilitazione per il dolore da arto fantasma utilizzando la Mirror Therapy e la stimolazione transcranica a corrente diretta: A Randomized, Double-Blind Clinical Trial Study Protocol. JMIR protocolli di ricerca. 2016 Jul;5(3).
- Kikkert S, Mezue M, Slater DH, Johansen-Berg H, Tracey I, Makin TR. Correlati motori del dolore da arto fantasma. corteccia. 2017 Oct 1;95:29-36.
- Alison Burger The Phantom Limb Accessed from https://www.youtube.com/watch?time_continue=2&v=5BlsoyE1CIw
- Siddle L. The challenge and management of phantom limb pain after amputation. British Journal of Nursing. 2012;13(11):664-667
- . Dolore dopo l’amputazione. BJA Education. 2016;16(3): 107-112. https://doi.org/10.1093/bjaed/mkv028
- Weinstein, 8 ° Congresso Mondiale sul dolore, 1996 pag.376
- Jensen TS, Krebs B, Nielsen J, Rasmussen P. Immediato e lungo termine dolore arto fantasma in amputati: incidenza, caratteristiche cliniche e relazione al dolore arto pre-amputazione. Dolore. 1985;21(3):267-78.
- Sherman RA, Sherman CJ. Prevalenza e caratteristiche del dolore cronico da arto fantasma tra i veterani americani: Risultati di un sondaggio di prova. Giornale americano di medicina fisica; Riabilitazione. 1983;62(5):227-38.
- Sherman RA, Sherman CJ, Parker L. Chronic phantom and stump pain among American veterans: results of a survey. Dolore. 1984;8(1):83-95.
- 8.0 8.1 8.2 Le Feuvre P, Aldington D. Know Pain Know Gain: proponendo un approccio al trattamento del dolore da arto fantasma. J R Army Med Corps. 2014; 160(1):16-21 http://jramc.bmj.com/content/160/1/16.full.pdf+html
- 9.0 9.1 Flor H. Phantom-limb pain: caratteristiche, cause e trattamento. Lancet 2002;1:182-9.
- Flor H. Riorganizzazione corticale e dolore cronico; implicazioni per la riabilitazione. J Rehabil Med 2003;41:66-72.
- Black LM, Persons RK, Jamieson MLS. Qual è il modo migliore per gestire il dolore da arto fantasma? J fam practice 2009;58:155-8.
- Bradbrook D. Trattamento con agopuntura del dolore dell’arto fantasma e della sensazione dell’arto fantasma negli amputati. Acupunct Med 2004;22:93-7.
- Butler D, Moseley GL. Spiegare il dolore. Noigroup Publications, 2010
- 14.0 14.1 Moseley GL. Graded motor imagery per il dolore patologico: uno studio controllato randomizzato. Neurology 2006;67:2129-34.
- MacIver K, Lloyd DM, Kelly S, et al. Phantom limb pain, riorganizzazione corticale e l’effetto terapeutico di immagini mentali. Cervello 2008;131:2181-91.
- 16.0 16.1 Moseley GL, Gallace A, Spence C. È la terapia dello specchio tutto ciò che è rotto per essere? Prove attuali e direzioni future. Pain. 2008;138:1387-10.
- Neuro Orthopaedic Institute NOI Mirror Box Therapy con David Butler Accessed fromhttps://www.youtube.com/watch?time_continue=1&v=hMBA15Hu35M
- Neuro Orthopaedic Institute NOI What is Graded Motor Imagery Accessed from https://www.youtube.com/watch?time_continue=1&v=fWYUJscRBRw