Original Editor – Jelte De Proft
Top Contributors – Shaimaa Eldib, Alex Curran, Jelte De Proft, Evan Thomas e Kim Jackson
Definizione/Descrizione:
La sindrome da impingement anteriore della caviglia è uno strangolamento che può essere causato dai tessuti molli, come la capsula articolare o il tessuto cicatriziale, e dal tessuto duro che si riferisce al tessuto osseo. La sua localizzazione è il lato anteriore della caviglia nell’articolazione talocrurale. A causa di ripetuti microtraumi alla caviglia, il corpo risponde costruendo tessuto osseo extra chiamato “osteofiti”. Ci sono 3 tipi di osteofiti:
- Sperone da trazione.
- Sperone infiammatorio.
- Osteofita o condro-osteofita.
Quello che si verifica qui è un condro-osteofita. è un meccanismo di difesa del corpo che impedisce ulteriori lesioni, ma riduce la mobilità e può portare a dolore a causa di un impingement. Ci può essere potenzialmente un gonfiore della capsula e del tessuto connettivo. I contributi relativi delle anomalie ossee e dei tessuti molli sono variabili, ma qualsiasi componente sia dominante c’è impingement fisico e limitazione dolorosa del movimento della caviglia.
Anatomia clinicamente rilevante:
- La capsula articolare è ventrale e dorsale minimamente presente, è rinforzata con legamenti il lato laterale. In corrispondenza dei tendini dei muscoli della gamba inferiore, nella parte posteriore si trova il tendine del flessore mediale. Questi muscoli impediscono alle parti della capsula articolare di rimanere intrappolate tra le ossa.
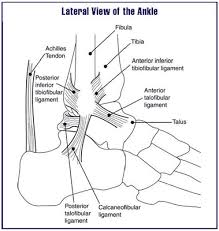
- Piede libero: In dorsiflessione l’estremità distale dell’astragalo si sposta lateralmente e il lato plantare dell’astragalo ruota lateralmente. In flessione plantare l’estremità distale dell’astragalo si muove medialmente, il lato plantare dell’astragalo ruota in senso mediale.
- Piede stabilizzato sul pavimento: la flessione dorsale provoca una flessione della tibia con l’estremità distale della tibia che si sposta medialmente. La flessione plantare provoca un’esorotazione della tibia con l’estremità distale della tibia che si sposta lateralmente La stabilità nell’articolazione talocrurale è la più debole in posizione neutra, questo perché in questa posizione i legamenti che circondano la caviglia sono meno tesi che nella flessione dorsale o plantare e c’è meno contatto tra le faccette articolari. La flessione plantare ha più stabilità, c’è più contatto tra le faccette articolari e la parte tibionavicolare così come la parte anteriore tibiotale del legamento deltoideo. La maggiore stabilità si verifica in dorsiflessione, la grande parte anteriore della troclea tali entra ora in contatto con la piccola e stretta parte posteriore dell’incavo dell’articolazione, quando questo accade, la tibia e la fibula si allargano un po’ e mantengono l’astragalo strettamente legato aiutato dai forti legamenti tibiofibulari.
Epidemiologia/Eziologia:
Questa sindrome è chiamata caviglia del calciatore o caviglia dell’atleta, perché questi sport sono responsabili di creare pressione sulla cartilagine della caviglia. Questo è particolarmente comune nel calcio, dove il movimento dei calci è responsabile di microtraumi ricorrenti, che portano ad una maggiore possibilità di sindrome da impingement anteriore (AIS). Questi due sport insieme alla danza rappresentano la maggior parte dei pazienti affetti da AIS.
I dati epidemiologici non sono stati trovati, ma poiché l’impingement anteriore è spesso preceduto da una distorsione della caviglia, l’AIS della caviglia è un disturbo cronico. Il dolore si presenta in piena flessione dorsale o in piena flessione plantare. L’AIS non si verifica come risultato di un’insorgenza insidiosa. L’AIS di solito si verifica quando c’è un danno preesistente alla caviglia. La causa di questo danno può essere un’infiammazione. A causa dell’infiammazione il tessuto molle si gonfierà e avrà un’elasticità ridotta, portando a un impingement. La seconda causa può essere l’artrite, il corpo risponde all’artrite costruendo del tessuto osseo in più, questi sono chiamati osteofiti, il corpo agisce in questo modo perché impedisce il ripetersi di microtraumi dovuti alla diminuzione della gamma di movimento.
Fattori di rischio:
C’è una maggiore possibilità di sviluppare l’AIS se ci sono state una o più distorsioni in passato. Quando la caviglia è stata slogata, i legamenti si allungano e perdono la capacità di comunicare efficacemente con il cervello. Il risultato è una diminuzione della coordinazione della caviglia. Il che a sua volta si traduce in più microtraumi e infine in una maggiore possibilità di AIS. Gli sport che richiedono un’alta frequenza di dorsiflessione completa spesso comportano un rischio maggiore di sviluppare l’AIS. Questi sport sono principalmente il calcio e la corsa.
Procedure diagnostiche:
La diagnosi può essere fatta sulla base di 3 fonti di informazioni:
- Indagine clinica:
La radiografia può portare chiarezza se sono presenti osteofiti. La radiografia dovrebbe essere fatta dal lato laterale, dove le strutture ossee della caviglia sono chiaramente visibili. Bisogna anche tener presente che alcuni osteofiti possono ancora non essere visibili sulla radiografia. Per risolvere questo problema la ricerca ha dimostrato che una registrazione dell’impingement anteromediale, questa è una radiografia in cui l’angolo viene modificato per un riconoscimento ottimale degli osteofiti, è un utile complemento alla radiografia standard.
- Anamnesi soggettiva del paziente
Prendere un’anamnesi soggettiva approfondita e completa dal paziente può essere di vitale importanza nella diagnosi di un caso di AIS. Nella valutazione soggettiva, il fisioterapista otterrà informazioni su eventuali lesioni precedenti alla caviglia e si farà un’idea degli hobby e dell’occupazione del paziente, entrambi fattori che influenzano lo sviluppo dell’AIS.
- Valutazione oggettiva del paziente
Durante la valutazione oggettiva del fisioterapista, cercherà quanto segue:
- Dolore durante la palpazione del lato anteriore dell’articolazione.
- Dolore con la dorsiflessione forzata.
- Se è possibile riprodurre il dolore da impingement anteriore palpando la caviglia anterolaterale in flessione plantare, poi dorsiflettere la caviglia mantenendo la pressione con il dito dell’esaminatore sulla caviglia anterolaterale. Un aumento del dolore è sensibile al 95% e specifico all’88% per l’AIS.
- Il test AIS deve essere positivo: in piedi su entrambi i piedi e inclinati in avanti, la positività è definita come dolore e possibilmente una differenza di circa 5 gradi tra le due caviglie.
- La caviglia può essere gonfia e può essere rossa.
Gestione medica:
1. Limitazione:
Il primo consiglio che deve essere dato al paziente è quello di fermarsi da qualsiasi attività che aumenti il dolore, questo permette al corpo di iniziare il processo di guarigione senza ulteriori danni ai tessuti e allo stesso tempo prevenire un peggioramento della situazione e il problema diventare cronico. In seguito, l’attività può iniziare gradualmente ad aumentare prima di tornare ai livelli originali.
- Si possono usare esercizi alternativi che generano meno forza sulla caviglia, tra cui: nuoto, ciclismo, sport acquatici ecc.
- Un’altra opzione è quella di utilizzare un tallone leggermente sollevato, questo significa che il piede non ha bisogno di andare così in alto come normale. L’uso di stampelle è un altro metodo per prevenire ulteriori danni alla caviglia.
2. Ridurre il dolore:
- La crioterapia è un modo efficace di gestire il dolore creato dall’AIS. Sulla base delle prove disponibili, la crioterapia sembra essere efficace nel diminuire il dolore. Rispetto ad altre tecniche di riabilitazione, l’efficacia della crioterapia è stata messa in discussione. Inoltre, la bassa qualità metodologica delle prove disponibili è preoccupante. Sono necessari molti più studi di alta qualità per creare linee guida basate sull’evidenza sull’uso della crioterapia. Queste devono concentrarsi sullo sviluppo di modalità, durate e frequenze di applicazione del ghiaccio che ottimizzino i risultati dopo la lesione. (La crioterapia migliora i risultati in caso di lesioni dei tessuti molli? ricerca della letteratura basata sul computer Hubbard TJ, Denegar CR. Pennsylvania State University, University Park, PA. livello di evidenza: 1)
- I farmaci antinfiammatori riducono il dolore e supportano il processo di guarigione.
- Iniezione di corticoidi: Un’iniezione occasionale di corticosteroidi nell’articolazione della caviglia può essere utile soprattutto se è presente una sottostante artrite della caviglia.
3. Chirurgia:
In alcuni casi di AIS il trattamento operativo può essere utile. Se la causa principale dei sintomi di un paziente è dovuta all’impingement (piuttosto che all’artrite della caviglia), la rimozione degli speroni ossei impingenti prominenti può alleviare i sintomi. Il trattamento chirurgico dell’impingement della caviglia comporta la rimozione degli speroni ossei prominenti mediante un intervento chirurgico artroscopico o aprendo l’articolazione della caviglia con un’incisione.
Se gli speroni ossei sono grandi è spesso più facile e veloce aprire semplicemente l’articolazione della caviglia e rimuovere gli speroni ossei piuttosto che tentare un intervento artroscopico. L’intervento chirurgico per rimuovere gli speroni ossei impattanti dalla parte anteriore della caviglia non aiuterà tipicamente i sintomi se il dolore è generalizzato intorno alla caviglia a causa di una significativa artrite della caviglia piuttosto che specificamente localizzato nella parte anteriore della caviglia.
In alcuni casi l’intervento chirurgico per rimuovere gli speroni ossei può peggiorare i sintomi di un paziente se permette all’articolazione della caviglia di muoversi di più e l’articolazione della caviglia stessa ha un’artrite significativa. Al follow-up a lungo termine, l’escissione artroscopica delle escrescenze dei tessuti molli e degli osteofiti ha dimostrato di essere un modo efficace di trattare l’impingement anteriore, a condizione che non ci fosse un restringimento preoperatorio dello spazio articolare.
- Altre opzioni di gestione:
Il massaggio dei tessuti molli può aiutare a ridurre il dolore.
- L’uso del calore migliora la circolazione del sangue e stimola il processo di guarigione
- Il bendaggio della caviglia aiuta a controllare il movimento e a sostenere la struttura naturale della caviglia.
Questi metodi sono discutibili in quanto manca una ricerca dettagliata a sostegno del loro uso, il che significa che non sono supportati dalla pratica basata sull’evidenza, uno dei principi fondamentali della fisioterapia.
Gestione della terapia fisica:
La fisioterapia può essere somministrata seguendo le linee guida KNGF, che sono complementari alle diverse fasi dell’infiammazione:
Fase 1 di recupero: infiammazione 0-3 giorni
- Riposo e immobilizzazione, ma movimento frequente nei limiti del dolore.
- Utilizzare il dolore come linea guida su cui basare gli esercizi.
- Comportamenti alimentari (vitamina C, proteine, antiossidanti,…).
- Esercitare le funzioni di base, muovere i piedi e le dita dei piedi per migliorare la circolazione del sangue.
- Limitare gli antidolorifici al minimo indispensabile.
Fase 2 del recupero: funzionalità limitata 4-10 giorni
- Mobilizzazione per migliorare la qualità del tessuto cicatriziale.
- Allenamento di resistenza muscolare all’interno del ROM libero.
- Allenamento propriocettivo.
- Allenamento della forza muscolare dei “muscoli elevatori del piede” (muscoli tricipite surae o muscoli flessori plantari. I muscoli gastrocnemio e soleo) usando più peso e meno ripetizioni.
- Il ROM normale dovrebbe essere raggiunto.
Fase 3 del recupero: rivalutazione precoce 11-21 giorni
- Mobilizzazioni con un ROM progressivamente crescente
- Allenamento propriocettivo
- Allenamento muscolare
- Ricerca e stima del livello di attività quotidiana, modificare la terapia con queste informazioni
Fase 4 di recupero: rivalutazione tardiva 3-6 settimane
- Migliorare la capacità di carico, correre e salire le scale.
- Allenamento di coordinazione con ADL.
- L’obiettivo è di finire gli esercizi con un carico come prima dell’incidente.
- Costruzione progressiva del programma: statico dinamico / selettivo funzionale.
Fase 5 del recupero: inizio sport: 6-8 settimane
Fase 6 del recupero: sport tardivo a partire dalla settimana 8
- Migliorare lo sport.
- Praticare e migliorare le funzioni e le attività basate sullo sport.
- Momenti di riposo e riparazione sufficienti.
Prevenzione:
Si raccomanda di migliorare la consapevolezza delle strategie di prevenzione delle lesioni per i giocatori e gli atleti. Queste strategie sono state identificate come:
- uso di parastinchi durante l’allenamento,
- assunzione di carboidrati prima e dopo l’allenamento e dopo le partite,
- raffreddamento dopo l’allenamento e le partite, e lavoro di flessibilità.
- 1.0 1.1 Cerezal L, Abascal F, Canga A, Pereda T, García-Valtuille R, Pérez-Carro L, Cruz A. MR imaging delle sindromi da impingement della caviglia. Giornale americano di Roentgenologia. 2003 Aug;181(2):551-9.
- Cerezal L, Abascal F, Canga A, Pereda T, García-Valtuille R, Pérez-Carro L, Cruz A. MR imaging delle sindromi da impingement della caviglia. Giornale americano di Roentgenologia. 2003 Aug;181(2):551-9.
- Frigg A, Magerkurth O, Valderrabano V, Ledermann HP, Hintermann B. L’effetto della configurazione ossea della caviglia sull’instabilità cronica della caviglia. Giornale britannico di medicina dello sport. 2007 Jul 1;41(7):420-4.
- Cloke DJ, Spencer S, Hodson A, Deehan D. L’epidemiologia delle lesioni alla caviglia che si verificano nelle accademie della Football Association inglese. Giornale britannico di medicina dello sport. 2009 Dec 1;43(14):1119-25.
- Tol JL, van Dijk CN. Eziologia della sindrome da impingement della caviglia anteriore: uno studio anatomico descrittivo. Piede & caviglia internazionale. 2004 Jun;25(6):382-6.
- 6.0 6.1 Umans H. Sindromi da impingement della caviglia. InSeminars in musculoskeletal radiology 2002 (Vol. 6, No. 02, pp. 133-140). Copyright© 2002 by Thieme Medical Publishers, Inc., 333 Seventh Avenue, New York, NY 10001, USA. Tel.:+ 1 (212) 584-4662.
- Hawkins RD, Fuller CW. Una valutazione preliminare della consapevolezza dei calciatori professionisti delle strategie di prevenzione degli infortuni. Giornale britannico di medicina dello sport. 1998 Jun 1;32(2):140-3.
- Liu SH, Raskin A, Osti L, Baber C, Jacobson K, Finerman G. Arthroscopic treatment of anterolateral ankle impingement. Artroscopia: The Journal of Arthroscopic & Chirurgia correlata. 1994 Apr 1;10(2):215-8.
- Starzyk M, Kentel M, Czamara A, Królikowska A. O-44 Ritorno allo sport dei giocatori di calcio dopo conseguenze trattamento artroscopico di lesioni alla caviglia.
- McLean DA. Uso di reggette adesive nello sport. Giornale britannico di medicina dello sport. 1989 Sep;23(3):147.
- Verbrugge JD. Gli effetti del bracing semirigido Air-Stirrup vs. taping adesivo della caviglia sulla performance motoria. Journal of orthopaedic & sport terapia fisica. 1996 maggio;23(5):320-5.
- Balduini FC, Vegso JJ, Torg JS, Torg E. Gestione e riabilitazione delle lesioni legamentose alla caviglia. Medicina dello sport. 1987 Sep 1;4(5):364-80.
- Hawkins RD, Fuller CW. Una valutazione preliminare della consapevolezza dei calciatori professionisti di strategie di prevenzione delle lesioni. Giornale britannico di medicina dello sport. 1998 Jun 1;32(2):140-3.