La terapia con cánula nasal de alto flujo (HFNC) se utiliza cada vez más en pacientes adultos y pediátricos. Suministra una mezcla calentada y humidificada de aire y oxígeno utilizando un flujo superior a la demanda del paciente, proporcionando así una fracción bastante estable de oxígeno inspirado. El modo de acción no se conoce del todo, y algunos mecanismos sugeridos incluyen el lavado del espacio muerto de dióxido de carbono y «algo» de presión positiva al final de la espiración (PEEP).1
La exacerbación asmática es una causa frecuente de ingreso en las salas de pediatría, y también en las unidades de cuidados intensivos pediátricos (UCIP). La ventilación no invasiva (VNI) se ha sugerido como una herramienta útil para mejorar a los pacientes con exacerbaciones asmáticas graves, evitando así la intubación. Aunque su uso sigue siendo controvertido, muchas unidades de cuidados intensivos de todo el mundo han incluido la VNI como parte del tratamiento fundamental en el estado asmático refractario.2,3 La PEEP externa o presión positiva espiratoria en la vía aérea, puede disminuir el colapso espiratorio dinámico, reduciendo la aparición de atrapamiento de aire, y por tanto, de la PEEP intrínseca. Esto puede aliviar la carga de los músculos respiratorios y mantener la permeabilidad de las vías respiratorias más pequeñas. La presión positiva inspiratoria en las vías respiratorias, suministrada idealmente como presión de soporte sincronizada, puede ayudar a los músculos inspiratorios a contrarrestar la limitación del flujo de aire y el sobreestiramiento de la pared torácica, mejorando los volúmenes tidales.4,5
El estudio de Pilar et al.6 sugiere que la VNI es mucho más eficaz que la HFNC en las exacerbaciones asmáticas graves: 22/22 fueron tratados con éxito utilizando la VNI mientras que 8/20 que estaban siendo tratados previamente con HFNC tuvieron que ser tratados con VNI, y esos 8 pacientes también evitaron la intubación traqueal con la VNI. Según estos resultados, la HFNC parece ser poco rentable y, por tanto, el uso de la HFNC en las exacerbaciones asmáticas graves sería inaceptable. Hemos tenido la oportunidad de consultar los datos económicos del Hospital Universitario de Cruces para analizar el coste-efectividad de la HFNC y la VNI según los resultados de Pilar et al.6 El coste de un ingreso medio por día de un paciente asmático en la UCIP es de 1575,85 euros más el coste de los consumibles (hemos considerado el coste por paciente de la mascarilla facial total multiusos -reutilizada hasta 10 veces- y que los niños que fracasen en la HFNC habrán requerido ambos materiales; HFNC y VNI). Teniendo en cuenta la tasa de fracaso de la HFNC en el presente estudio (40%), hemos elaborado un árbol de decisión utilizando el método de retroceso (Fig. 1). Según este árbol de decisión, si se utiliza la VNI como primera opción, el coste esperado es de 2804 euros, mientras que si se elige la HFNC, el coste esperado es de 4167 euros. El coste de cada paciente tratado con éxito con HFNC es de 2970 euros (el 60% de los pacientes), mientras que el coste de un paciente que tuvo que ser tratado con VNI tras fracasar con HFNC es de 5963 euros.
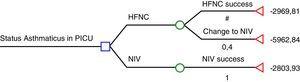
Análisis del árbol de decisión basado en el estudio de Pilar et al.7
Varias publicaciones pediátricas han sugerido que la oxigenación HFNC es una herramienta prometedora. Heikkila et al. han publicado recientemente un interesante trabajo de coste-efectividad sobre el uso de la HFNC en la bronquiolitis, informando de que esta terapia era coste-efectiva principalmente debido a la reducción de la necesidad de ingresos en la UCIP.7 Estos autores utilizaron estudios retrospectivos publicados anteriormente para conocer la tasa de ingresos en la UCIP. Esto es una fuente de posibles sesgos, ya que los criterios de admisión pueden diferir significativamente entre las UCIP, así como los criterios de intubación, sugeridos por una tasa de intubación sorprendentemente alta del 37% en uno de los estudios.8
Chisti et al. informaron en un ensayo controlado aleatorio en niños con neumonía e hipoxemia de una mortalidad del 4% en los niños que recibían CPAP de burbuja, del 15% en los niños que recibían oxigenoterapia de bajo flujo y del 13% en los niños que recibían HFNC.9 El análisis de subgrupos de este estudio ha demostrado que estas diferencias en la mortalidad eran significativas al comparar los grupos de CPAP y HFNC.10
Respecto al uso de la HFNC tras la extubación en pacientes adultos, dos estudios recientes de Hernández et al. compararon la HFNC y la oxigenoterapia convencional en pacientes con bajo riesgo de reintubación,11 y la HFNC y la VNI en pacientes con alto riesgo de reintubación.12 Los autores concluyen que la HFNC es más eficaz que la oxigenoterapia convencional11 y no es inferior a la VNI en cuanto a las tasas de reintubación.12
En el primer estudio, se evitaron varias intubaciones con el uso de la HFNC (NNT=14), aunque no hubo diferencias en cuanto a la duración de la estancia y la mortalidad11; además, se desconoce el número de pacientes que no habrían necesitado reintubación con el uso de la VNI. Realizando un análisis de decisión en función de los costes, la decisión más adecuada sería utilizar oxígeno estándar de bajo flujo. Teniendo en cuenta el NNT (NNT=14; IC95%: 8-40) y que la diferencia de costes es de 123,88 euros por paciente (125 euros por HFNC, menos 1,12 euros por cánulas nasales), podemos estimar que el Ratio de Coste-Efectividad Incremental es de 1734,32 euros (IC95%: 991 a 4955,2 euros) por intubación evitada, lo que supondría una carga económica.
El segundo estudio de Hernández et al,12 concluye la no inferioridad de la HFNC en comparación con la VNI. Hemos realizado un análisis bayesiano robusto, mediante 10.000 simulaciones de Monte Carlo Markov Chain en un modelo beta-binomial conjugado, a partir de los datos utilizados por estos autores para calcular el tamaño muestral de su estudio: Tasa de reintubación por VNI que oscila entre el 9 y el 32%; margen de no inferioridad para el grupo HFNC del 10%; y tasa de intubación de referencia del 20-25%. Los priores bayesianos utilizados en nuestro análisis son los siguientes (a) referencia (objetivo): Prioridad de Jeffrey (Beta ) para ambos grupos; (b) escéptica sobre la HFNC: considera un 9% de tasa de reintubación con VNI (Beta ) y un 20% de tasa de reintubación con HFNC (Beta ); y (c) entusiasta sobre la HFNC: considera un 32% de tasa de reintubación con VNI (Beta ) y un 20% de tasa de reintubación con HFNC (Beta ). Interpretando los resultados dentro del marco original de Freedman et al. discutido en el trabajo de Spiegelhalter et al.,13 tenemos 3 escenarios diferentes:
- –
Escenario de referencia: hay un 2,8% de probabilidad de que la VNI sea superior, un 97,2% de probabilidad de equivalencia, y un 0% de probabilidad de que la HFNC sea superior.
- –
Escéptico sobre la HFNC: hay un 9,9% de probabilidad de que la VNI sea superior, un 90,1% de probabilidad de equivalencia, y un 0% de probabilidad de que la HFNC sea superior.
- –
Entusiasta en el escenario HFNC: hay un 0% de probabilidad de que la VNI sea superior, un 99,4% de probabilidad de equivalencia, y un 0,6% de probabilidad de que la HFNC sea superior.
Por tanto, en los 3 escenarios, el intervalo más probable es el de equivalencia, con un 99,4% de credibilidad posterior en el escenario entusiasta sobre HFNC, un 97,2% en el escenario de referencia, y un 90,1% en el escenario escéptico sobre HFNC. Así, el análisis bayesiano robusto revela que sólo el entusiasta a priori de la HFNC puede considerar que la HFNC es superior a la VNI (Fig. 2), pero con una escasa probabilidad del 0,6%.
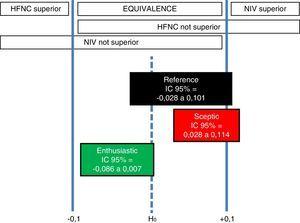
Zona de ROPE de diferencia y conclusiones correspondientes para el ensayo clínico de Hernández et al.12 ensayo clínico basado en la ubicación del intervalo de diferencia creíble posterior del 95% para cada escenario.
Como conclusión, teniendo en cuenta que la mayoría de las UCIP y las unidades de cuidados intensivos de adultos disponen de dispositivos de VNI, y que la HFNC no parece ser superior a la VNI en muchos escenarios clínicos, el coste de adquirir dispositivos de HFNC no está justificado actualmente. Se justifica la realización de más estudios clínicos y de coste-efectividad.